Παιδική και Εφηβική Οσφυαλγία
Περίληψη
Η οσφυαλγία στην παιδική και εφηβική ηλικία είναι ένα σχετικά σπάνιο μη ειδικό σύμπτωμα, το οποίο χρήζει ιδιαίτερης προσοχής αφού συνδιάζεται με αξιοσημείωτη παθολογία. Η αιτιολογία του συμπτώματος αυτού είναι πολλές φορές άγνωστη και ο ενδελεχής κλινικός και εργαστηριακός έλεγχος είναι απαραίτητος για να τεθεί με ασφάλεια η ακριβής διάγνωση. Αν και ψυχοσωματικά αίτια μπορούν να εμπλέκονται στην αιτιολογία της οσφυαλγίας της νεανικής ηλικίας, θα πρέπει να αποκλείονται αρχικά άλλα οργανικά αίτια μετά από ακριβή έλεγχο. όπως σπονδυλόλυση-σπονδυλολίσθηση, πρόπτωση μεσοσπονδυλίου δίσκου, νόσο του Scheuermann, ή νεοπλασία. Η θεραπευτική αντιμετώπιση είναι πολυδιάστατη ανάλογα με την αιτιολογία και την ηλικιακή ομάδα.
ΕΙΣΑΓΩΓΗ
Αν και η νοσολογική αυτή οντότητα φαίνεται ότι δεν είναι τόσο σπάνια ένα ποσοστό μόνο παιδιών με οσφυαλγία ανεζητούν ιατρική βοήθεια στη διάρκεια ενός έτους3, ενώ η ομοφωνία σχετικά με τη φύση των συμπτωμάτων μεταξύ παιδιών και γονέων περιορίζεται στο 33 %55 ευρήματα που ενισχύουν την άποψη ότι τα συμπτώματα δεν είναι συχνά τέτοιας φύσεως ώστε να ανησυχήσουν τους γονείς3. Έτσι φαίνεται λογικό το γεγονός ότι μόνο 4 ανάμεσα σε χίλιες περιπτώσεις σε μία παιδιατρική κλινική στην Ισπανία, αφορούσαν παιδιά τα οποία παρουσιάστηκαν με το σύμπτωμα της οσφυαλγίας15.
Η παιδική και εφηβική οσφυαλγία είναι πολυπαραγοντικής αιτιολογίας33. Πολλοί κλινικοί πιστεύουν ότι αυτά τα προβλήματα μπορεί να οφείλονται στην κορύφωση της ανάπτυξης σε συνδιασμό με την αύξηση της φυσικής δραστηριότητας όπως με τη συμμετοχή στα σπορ ή με την αυξημένη εργασία30,44. Μέχρι σήμερα δεν έχει τεκμηριωθεί η συσχέτιση μεταξύ της νοσολογικής αυτής οντότητας και παραγόντων κινδύνου και ιδιαίτερα αυτών που σχετίζονται με τη δραστηριότητα και με την αύξηση των οστών και μυών στον αναπτυσσόμενο σκελετό21 ενώ σε πολλές περιπτώσεις δεν μπορεί να αναγνωριστεί κάποιο οργανικό αίτιο.
Στην πλειοψηφία τους τα συμπτώματα είναι ήπια, μη ειδικά και αυτοπεριοριζόμενα ενώ η παρουσία οσφυαλγίας στην παιδική ηλικία συνδιάζεται με αυξημένη εμφάνιση προβλημάτων από την οσφυϊκή μοίρα της σπονδυλικής στήλης στην ενήλικο ζωή48,25.
Eπιδημιολογία
Η συχνότητα εμφάνισης οσφυαλγίας είναι σαφώς μικρότερη στην παιδική και εφηβική ηλικία από αυτή στην ενήλικο ζωή αν και αυτή παρουσιάζει μεγάλες διαφορές μεταξύ των δημοσιευμένων εργασιών ανάλογα με τη μέθοδο καταγραφής που χρησιμοποιήθηκε27.
Η επίπτωση της οσφυαλγίας διάρκειας τουλάχιστον μίας ημέρας σε παιδιά σχολικής ηλικίας 11-14 ετών καταγράφεται ίση με 24% σε μία χρονική περίοδο παρατήρησης ενός μηνός στη Μεγάλη Βρεττανία55. Ανέρχεται επίσης σε 26 % σε παρόμοια ηλιακή ομάδα 12-17 ετών στην Ελβετία5 και 17,6 % στη Φιλανδία43 οσφυαλγία σε αυτή την ηλίία καταγράφηκε επίσης σε ποσοστό 18 %43,47.
Ακόμη και μελέτες με βραχύ χρόνο παρατήρησης υποστηρίζουν την εμφάνιση ενός επεισοδίου οσφυαλγίας σε αναλογία 1 στα 20 παιδιά10,50,53.
Όπως στους ενήλικες η επίπτωση της οσφυαλγίας αυξάνει με την αύξηση της ηλικίας και είναι μεγαλύτερη στα κορίτσια9, 24, 49.
Αιτιοπαθογένεια
Το μεγαλύτερο μέρος της έρευνας σχετικά με την αιτιοπαθογένεια της παιδικής οσφυαλγίας έχει πραγματοποιηθεί την τελευταία δεκαετία. Οι μελέτες σχετικά με τους παράγοντες κινδύνου οι οποίοι ενοχοποιούνται για την νεανική οσφυαλγία ταξινομούν τους τελευταίους σε 4 κύριες κατηγορίες: ανθρωπομετρικοί παράγοντες, τρόπος ζωής, μηχανικό φορτίο (κυρίως σχολικές τσάντες) και τέλος ψυχολογικοί και κοινωνικοί παράγοντες27.
Ενώ η οσφυαλγία είναι συχνότερη στους εφήβους οι οποίοι λαμβάνουν μέρος σε ανταγωνιστικά αθλήματα σε σχέση με τους μη αθλούμενους29,46, δεν είναι εξακριβωμένο κατά πόσον η κατάσταση αυτή είναι παρόμοια στους εφήβους που λαμβάνουν μέρος σε ερασιτεχνικό μη ανταγωνιστικό αθλητισμό σε σχέση με τους μη αθλούμενους. Για παράδειγμα οι Fairbank et al20 δηλώνουν ότι οι μαθητές οι οποίοι παραπονούνται για πόνο στη μέση είναι πιο πιθανό να αποφεύγουν τη συμμετοχή στα σπορ σε σχέση με τους συνομηλίκους τους οι οποίοι είναι ελεύθεροι συμπτωμάτων ενώ οι Balagué et al4 αναφέρουν θετική συσχέτιση μεταξύ αθλητικής δραστηριότητας και οσφυαλγίας.
Η μειωμένη ευκαμψία και η δύναμη των μυών του κορμού έχουν ενοχοποιηθεί σαν παράγοντες κινδύνου29, 31, 44 ενώ η μειωμένη ευκαμψία των ισχιοκνημιαίων μυών έχει προταθεί ως παράγοντας κινδύνου τόσο σε εφήβους όσο και σε ενήλικες19, 26, 36, 42.
Ας σημειωθεί ότι τα ευρήματα αυτά δεν επιβεβαιώθηκαν εντούτοις σε προοπτική μελέτη σε εργατικό πληθυσμό6,21. Αντικρουόμενα είναι τα ευρήματα σχετικά με την μυϊκή δύναμη στους εφήβους. Σύμφωνα με μία μελέτη δεν υπάρχει συσχέτιση μεταξύ μυϊκής δύναμης και οσφυαλγίας2 ενώ μία άλλη αναφέρει αύξηση της οσφυαλγίας με την αύξηση της δύναμης των καμπτήρων του κορμού38.
Η μεταφορά βαριάς σχολικής τσάντας η οποία τοποθετείται στην πλάτη αποτελεί μια κοινή πρακτική και έχει επίσης ενοχοποιηθεί σαν παράγοντας πρόκλησης οσφυαλγίας34. Μερικές φορές τα μικρά παιδιά μεταφέρουν φορτία ίσα με το 30%-40% του σωματικού τους βάρους34. Οι βαριές σχολικές τσάντες37, 45, 49 και ο χρόνος στον οποίο μεταφέρονται αυτές24, 37, 45 αναφέρονται σε διάφορες εργασίες σαν αιτιολογικός παράγοντας οσφυαλγίας αλλά τα αποτελέσματα δεν είναι σε απόλυτη ομοφωνία14.
Γενικά η πλειοψηφία των επιδημιολογικών μελετών διερευνά μηχανικούς και φυσιολογικούς παράγοντες ως πιθανούς γενεσιουργούς μηχανισμούς47. Δεν πρέπει όμως να αγνοούνται και οι ψυχολογικοι μηχανισμοί οι οποίοι πιθανόν επιδρούν επιβαρυντικά στην εμφάνιση οσφυαλγίας28, 52. Οι ψυχολογικοί παράγοντες έχουν ενοχοποιηθεί και για άλλα ανεξήγητα συμπτώματα στα παιδιά. Σύμφωνα με μία μελέτη στη Σουηδία οι ψυχολογικοί και συναισθηματικοί παράγοντες ήταν πιο σημαντικοί από τους φυσιολογικούς στην εμφάνιση πονοκεφάλων και πόνων από το μυοσκελετικό σύστημα18. Επίσης αναφέρεται ότι όπως και στους ενήλικες ψυχολογικοί παράγοντες μπορεί να αυξάνουν τον κίνδυνο εμφάνισης οσφυαλγίας στα παιδιά9. Κάτω από αυτή τη θεώρηση η οσφυαλγία μη οργανικής αιτιολογίας μπορεί να είναι το αποτέλεσμα κατάθλιψης και να αποτελεί μια εκδήλωση κοινή με άλλα ανεξήγητα σύνδρομα πόνου 9, 38.
Iστορικό33
Η λήψη του ιστορικού πρέπει να είναι επιμελής. Διερευνώνται η εντόπιση του πόνου στην οσφυϊκή, θωρακική ή θωρακοοσφυϊκή περιοχή, η αντανάκλαση στα κάτω άκρα ή την κοιλιά, η φύση και η ένταση του άλγους. Επίσης η απώλεια σχολικών ημερών, η παρουσία νυκτερινού άλγους , η χρονιότητα και η συχνότητα του καθώς και το τι προκαλεί τη μείωση ή την αύξηση του. Η λήψη ασπιρίνης και αντιφλεγμονωδών πρέπει να ελέγχεται αν προκαλεί την ύφεση του (οστεοειδές οστέωμα) καθώς και η παρουσία πυρετού, ερυθύματος ή έρπητος ζωστήρος, σφικτηριακών και αισθητικών διαταραχών όπως αιμωδιών στα κάτω άκρα. Σημειώνεται τέλος το ιστορικό τραυματισμού και η παρουσία οικογενειακού ιστορικού σπονδυλολίσθησης, κύφωσης ή κήλης μεσοσπονδύλιου δίσκου.
Κλινική εξέταση33
Αυτή πρέπει να είναι ενδελεχής. Αρχίζει με την επισκόπηση του ασθενούς και την καταγραφή παραμορφώσεων από την σπονδυλική στήλη όπως σκολίωσης, κύφωσης ή λόρδωσης και δερματικών αλλοιώσεων όπως στιγμάτων, αιμαγγιωμάτων και αυξημένης τριχοφυϊας ενδεικτικών νωτιαίου δυσραφισμού, ή café- au -lait κηλίδων και νευροϊνωμάτων, χαρακτηριστικών της νευροϊνωμάτωσης. Ελέγχονται επίσης οι δυσμορφίες του άκρου πόδα και σημειώνεται η ατροφία των μυών των μηρών και των κνημών. Παρατηρείται το πρότυπο βάδισης και η μετακίνηση του ασθενούς από την καρέκλα στην όρθια στάση.
Η κλινική εξέταση συνεχίζεται με την ψηλάφιση των παρασπονδυλικών μυών και την ψηλάφιση της κοιλίας και ιδιαίτερα των νεφρών οι οποίοι μπορεί να ευθύνονται για την εμφάνιση οσφυαλγίας. Η παρουσία κάποιου σκαλοπατιού κατά τη ψηλάφηση μεταξύ Ο5-Ι1 και Ο4-Ο5 είναι ενδεικτική σπονδυλολίσθησης ενώ σε παρουσία δισχιδούς ράχεος σημειώνεται οστικό έλλειμμα των πετάλων.
Ο έλεγχος της κινητικότητας περιλαμβάνει τόσο την σπονδυλική στήλη όσο και τα κάτω άκρα. Η νευρολογική εξέταση πρέπει να είναι λεπτομερής και να περιλαμβάνει την αξιολόγηση της μυϊκής ισχίος των μυών οι οποίοι νευρώνονται από τις οσφυϊκές και ιερές ρίζες, την εξέταση των επι πολής και εν τω βάθει αντανακλαστικών καθώς επίσης της αισθητικότητας.
Aκτινολογικός έλεγχος
Αυτός περιλαμβάνει αρχικά τον απλό ακτινολογικό έλεγχο με προσθιοπίσθιες και πλάγιες ακτινογραφίες. Ο κοινός ακτινολογικός έλεγχος αποδείχθηκε ανεπαρκής στο να τεκμηριώσει σημαντικές διαφορές μεταξύ πασχόντων και υγιών παιδιών. Οι Harreby et al25 διεπίστωσαν ότι σε ποσοστό 13 % τεκμηριώνονται ακτινολογικά ευρήματα σε παιδιά ηλικίας 14 ετών και κυρίως ευρήματα ενδεικτικά της νόσου Scheuermann, αλλά αυτά δεν φαίνεται να έχουν συσχέτιση με την παρουσία οσφυαλγίας. Σε υποψία σπονδυλόλυσης και σπονδυλολίσθησης εκτελούνται και λοξές ακτινογραφίες ενώ μπορεί να χρειαστεί και δυναμικός σε κάμψη και έκταση της οσφυϊκής μοίρας ακτινολογικός έλεγχος ή τομογραφίες. Ο σπινθηρογραφικός έλεγχος είναι ιδιαίτερα χρήσιμος στην περίπτωση αυτή. Είναι δυνατό να απαιτηθεί περαιτέρω έλεγχος με Αξονική και Μαγνητική Τομογραφία.
Σχετικά με τον έλεγχο με Μαγνητική τομογραφία ας σημειωθεί ότι παρόλο που βρέθηκε ότι η πρόπτωση του μεσοσπονδύλιου δίσκου είναι συχνότερη στα παιδιά με οσφυαλγία σε σύγκριση με τα υγιή παιδιά, εντούτοις δεν τεκμηριώθηκε σημαντική διαφορά μεταξύ των δύο ομάδων ως προς τις αλλαγές τύπου νεανικής κύφωσης Scheuermann, τον μεταβατικό σπόνδυλο και τη μείωση του μεσοσπονδύλιου διαστήματος48.
Διαφορική διάγνωση
Η οσφυαλγία στα παιδιά αποτελεί σύμπτωμα ετερογενούς ομάδας νοσημάτων. Η διαφορική διάγνωση πρέπει να γίνει επιμελώς ανάμεσα σε πολλές και με μεγάλη ετερογένεια νοσολογικές οντότητες.
Σύμφωνα με μία μελέτη σε μεγάλο νοσοκομείο της μεγάλης Βρεττανίας51, στα παιδιά τα οποία ανεζήτησαν ιατρική φροντίδα, εξαιτίας ενοχλημάτων από την οσφυϊκή μοίρα της σπονδυλικής στήλης, η σπονδυλόλυση ήταν η πιο κοινή αιτία σε ποσοστό 13 % από αυτά ακολουθούμενη από οστική λοίμωξη, όγκο ή κήλη μεσοσπονδύλιου δίσκου σε ποσοστό 8 %, 6 % και 6 % αντίστοιχα. Ας σημειωθεί ότι στις μισές περιπτώσεις η οσφυαλγία ήταν μη ειδικής αιτιολογίας.
Πίνακας
Διαφορική διάγνωση Παιδικής και Εφηβικής οσφυαλγίας33
Ι.Αναπτυξιακές ανωμαλίες
Α. Νεανική Κύφωση (νόσος Scheuermann)
B.Σπονδυλόληση, Σπονδυλολίσθηση
Γ.Στατικές διαταραχές όπως υπερκύφωση ή υπερλόρδωση (σπάνια επώδυνες).
Δ.Σύνδρομο Berti-Lotti (Ετερόπλευρη ιεροποίηση του Ο5)
Ε.Σκολίωση (Σπάνια επώδυνη στα παιδιά)
ΙΙ.Μηχανικές διαταραχές
Α.Πρόπτωση μεσοσπονδύλιου δίσκου
Β.Συνδεσμική κάκωση
Γ.Κάταγμα
ΙΙΙ.Φλεγμονή
Α.Δισκίτις
Β.Οστεομυελίτις του σπονδυλικού σώματος
Γ.Οστεομυελίτις των οστών της λεκάνης
Δ.Νόσοι κολλαγόνου
ΙV.Όγκοι και ογκόμορφες αλλοιώσεις
A.Οστικοί
1.Καλοήθεις
2.Κακοήθεις
Β.Ενδονωτιαίοι
1.Καλοήθεις
2.Κακοήθεις
Κήλη μεσοσπονδυλίου δίσκου
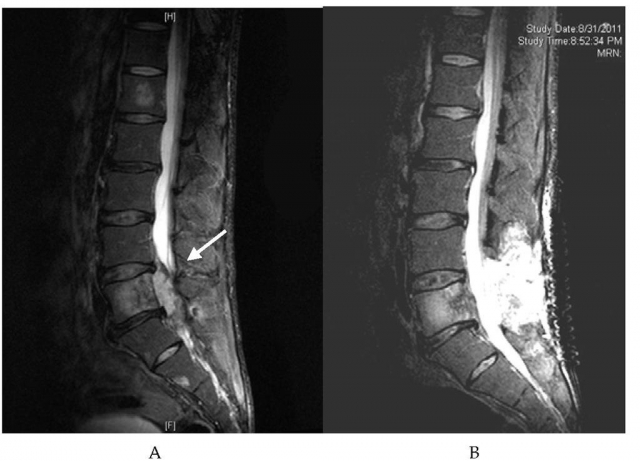
Η επίπτωση της πρόπτωσης του μεσοσπονδύλιου δίσκου δεν είναι απόλυτα γνωστή αλλα παραμένει σαφώς μικρότερη από αυτή των ενηλίκων. Ενώ ορισμένοι συγγραφείς αναφέρουν ότι η συχνότητα της πάθησης αυτής είναι μεγαλύτερη στα αγόρια άλλοι υποστηρίζουν ότι είναι παρόμοια στα δύο φύλα39.
Η αιτιολογία της κήλης του μεσοσπονδύλιου δίσκου δεν είναι γνωστή23. Διάφορες εργασίες υποστηρίζουν ότι ο τραυματισμός αποτελεί την γεννεσιουργό αιτία7,8,22, 23,35,41 ενώ άλλοι συγγραφείς υποστηρίζουν ότι είναι μάλλον απίθανο να δημιουργηθεί πρόπτωση του μεσοσπονδύλιου δίσκου μόνο από τον τραυματισμό παρά μόνο όταν συνυπάρχουν προδιαθετικές για αυτή εκφυλιστικές αλλοιώσεις7,13, 16,32,39. Η θεραπευτική αντιμετώπιση της νοσολογικής αυτής οντότητας προκαλεί διχογνωμίες. Αν και οι περισσότεροι προτείνουν τη συντηρητική θεραπεία αρχικά, άλλοι πιστεύουν ότι η χειρουργική προσέγγιση είναι αποτελεσματική. Αν δεν υπάρχουν νευρολογικά σημεία η χειρουργική θεραπεία πρέπει να αποφεύγεται. Εντούτοις στα παιδιά και τους εφήβους με επίμονο άλγος και μειωμένη λειτουργική ικανότητα ή ριζοπάθεια επιχειρείται ετερόπλευρη ημιπεταλεκτομή, αποσυμπίεση των τρημάτων (όταν απαιτείται) και μερική δισκεκτομή χωρίς αρθρόδεση39.
Σε 72 παιδιά τα οποία υποβλήθηκαν σε δισκεκτομή εξαιτίας πρόπτωσης του μεσοσπονδύλιου δίσκου, σύφωνα με μία μελέτη των Papagelopoulos et al η πιθανότητα ο ασθενής να αποφύγει μία δεύτερη εγχείρηση ήταν 80 % στα 10 χρόνια και 74 % στα 20 χρόνια μετά την αρχική επέμβαση39. Δεν βρέθηκε αυξημένος κίνδυνος επανεγχείρησης σε σχέση με το άλγος ή το επίπεδο δραστηριότητας μεταξύ των ασθενών οι οποίοι υπεβλήθηκαν σε αρθρόδεση κατά την αρχική επέμβαση και αυτών που παρουσίαζαν ή όχι κάποια δομική ανωμαλία της οσφυϊκής μοίρας.
Δισκίτις17
Η παιδική δισκίτιδα μπορεί να εντοπίζεται στη θωρακική, την οσφυϊκή ή την ιερή περιοχή και προσβάλλει παιδιά όλου του φάσματος των ηλικιών, αλλα είναι συχνότερη στην οσφυϊκή μοίρα σε παιδιά μικρότερα των 5 ετών. Χρήζει επισταμένου ακτινολογικού και εργαστηριακού ελέγχου σε συνδιασμό με την ενδελεχή κλινική εξέταση. Η κλινική εικόνα ποικίλει ανάλογα με την ηλικία του παιδιού και την εντόπιση και πιθανό να υποδύεται κάποια κοιλιακή πάθηση. Είναι κυρίως βακτηριακής αιτιολογίας και το συχνότερα ανευρισκόμενο μικρόβιο είναι ο Staphylococcus aureus. Τα περισσότερα παιδιά ανταποκρίνονται ικανοποιητικά στην αντιβιοτική αγωγή επί 4-6 εβδομάδες. Η παρακολούθηση είναι επιβεβλημένη για τον αποκλεισμό προοδευτικής οστικής βλάβης.
Σπονδυλόλυση-Σπονδυλολίσθηση
Η σπονδυλόλυση-σπονδυλολίσθηση είναι συχνή αιτία στα μεγαλύτερα παιδιά και τους εφήβους οι οποίοι παρουσιάζονται με το σύμπτωμα της οσφυαλγίας αν και μεγάλο ποσοστό από αυτούς τους ασθενείς είναι ασυμπτωματικοί. Η σπονδυλόλυση αναφέρεται στη λύση του ισθμού των σπονδυλικών τόξων, ενώ η σπονδυλολίσθηση είναι η πρόσθια μετατόπιση ενός σπονδύλου επί του υποκειμένου11.
Στην πλειοψηφία των παιδιών και εφήβων με σπονδυλόλυση και μικρού βαθμού σπονδυλολίσθηση (<50 %), τα φυσικά μέσα θεραπείας όπως ο περιορισμός της φυσικής δραστηριότητας, η φυσικοθεραπεία και οι κηδεμόνες έχουν ικανοποιητικά αποτελέσματα40. Στις περιπτώσεις εκείνες στις οποίες η προσέγγιση με φυσικά μέσα αποτυγχάνει να ελέγξει αποτελεσματικά την πρόοδο της νόσου τότε η χειρουργική αντιμετώπιση αποτελεί λύση εκλογής. Για τους ασθενείς με οστικά ελλείμματα στον Ο5 ή με δυσπλαστική σπονδυλολίσθηση, η σπονδυλοδεσία μεταξύ Ο5 και Ι1 χωρίς χειρισμούς ανάταξης είναι αρκετή. Η επιδιόρθωση του οστικού ελλείμματος με τη χρήση κοχλιών και συρμάτων και η σταθερή εσωτερική οστεοσύνθεση είναι αποτελεσματική μέθοδος θεραπείας12. Δεν υπάρχει ομοφωνία στην επιλογή της ιδανικής χειρουργικής αντιμετώπισης της σπονδυλολίσθησης μεγάλου βαθμού (>50%). Ανεξάρτητα από την παρουσία συμπτωμάτων σε περιπτώσεις μεγάλης σπονδυλολίσθησης απαιτείται σπονδυλοδεσία. Η επέμβαση αυτή μεταξύ του Ο4 και Ο5 σε συνδιασμό με την εφαρμογή κηδεμόνα, αποτελεί ασφαλή και αποτελεσματική μέθοδο για την μείωση του άλγους και την βελτίωση των νευρολογικών συμπτωμάτων. Η ανάταξη και η εφαρμογή εμφυτευμάτων και σπονδυλοδεσίας, συνισφέρει στη διόρθωση της αστάθειας στο οβελιαίο επίπεδο αλλά συνδιάζεται με μεγαλύτερο ποσοστό ιατρογενών βλαβών των νευρικών ριζών12.
Βιβλιογραφία
[1] Afshani E, Kuhn JP. Common causes of low back pain in children. Radiographics 1991; 11(2): 269-91.
[2] Balague F, Damidot P, Nordin M, et al. Cross-sectional study of the isokinetic muscle trunk strength among school children. Spine 1993; 18(9): 1199-205.
[3] Balague F, Dudler J, Nordin M. Low-back pain in children. Lancet 2003; 361(9367): 1403-4.
[4] Balague F, Dutoit G, Waldburger M. Low back pain in schoolchildren. An epidemiological study. Scand J Rehabil Med 1988; 20(4): 175-9.
[5] Balague F, Skovron ML, Nordin M, et al. Low back pain in schoolchildren. A study of familial and psychological factors. Spine 1995; 20(11): 1265-70.
[6] Battie MC, Bigos SJ, Fisher LD, et al. The role of spinal flexibility in back pain complaints within industry. A prospective study. Spine 1990; 15(8): 768-73.
[7] Borgesen SE, Vang PS. Herniation of the lumbar intervertebral disk in children and adolescents. Acta Orthop Scand 1974; 45(4): 540-9.
[8] Bradford DS, Garcia A. Herniations of the lumbar intervertebral disk in children and adolescents. A review of 30 surgically treated cases. Jama 1969; 210(11): 2045-51.
[9] Brattberg G. The incidence of back pain and headache among Swedish school children. Qual Life Res 1994; 3 Suppl 1S27-31.
[10] Burton AK, Clarke RD, McClune TD, Tillotson KM. The natural history of low back pain in adolescents. Spine 1996; 21(20): 2323-8.
[11] Cavalier R, Herman MJ, Cheung EV, Pizzutillo PD. Spondylolysis and spondylolisthesis in children and adolescents: I. Diagnosis, natural history, and nonsurgical management. J Am Acad Orthop Surg 2006; 14(7): 417-24.
[12] Cheung EV, Herman MJ, Cavalier R, Pizzutillo PD. Spondylolysis and spondylolisthesis in children and adolescents: II. Surgical management. J Am Acad Orthop Surg 2006; 14(8): 488-98.
[13] Clarke NM, Cleak DK. Intervertebral lumbar disc prolapse in children and adolescents. J Pediatr Orthop 1983; 3(2): 202-6.
[14] Cottalorda J, Bourelle S, Gautheron V. Effects of backpack carrying in children. Orthopedics 2004; 27(11): 1172-5; quiz 6-7.
[15] de Inocencio J. Musculoskeletal pain in primary pediatric care: analysis of 1000 consecutive general pediatric clinic visits. Pediatrics 1998; 102(6): E63.
[16] DeLuca PF, Mason DE, Weiand R, et al. Excision of herniated nucleus pulposus in children and adolescents. J Pediatr Orthop 1994; 14(3): 318-22.
[17] Early SD, Kay RM, Tolo VT. Childhood diskitis. J Am Acad Orthop Surg 2003; 11(6): 413-20.
[18] Egger HL, Costello EJ, Erkanli A, Angold A. Somatic complaints and psychopathology in children and adolescents: stomach aches, musculoskeletal pains, and headaches. J Am Acad Child Adolesc Psychiatry 1999; 38(7): 852-60.
[19] Esola MA, McClure PW, Fitzgerald GK, Siegler S. Analysis of lumbar spine and hip motion during forward bending in subjects with and without a history of low back pain. Spine 1996; 21(1): 71-8.
[20] Fairbank JC, Pynsent PB, Van Poortvliet JA, Phillips H. Influence of anthropometric factors and joint laxity in the incidence of adolescent back pain. Spine 1984; 9(5): 461-4.
[21] Feldman DE, Shrier I, Rossignol M, Abenhaim L. Risk factors for the development of low back pain in adolescence. Am J Epidemiol 2001; 154(1): 30-6.
[22] Garrido E. Lumbar disc herniation in the pediatric patient. Neurosurg Clin N Am 1993; 4(1): 149-52.
[23] Garrido E, Humphreys RP, Hendrick EB, Hoffman HJ. Lumbar disc disease in children. Neurosurgery 1978; 2(1): 22-6.
[24] Grimmer K, Williams M. Gender-age environmental associates of adolescent low back pain. Appl Ergon 2000; 31(4): 343-60.
[25] Harreby M, Neergaard K, Hesselsoe G, Kjer J. Are radiologic changes in the thoracic and lumbar spine of adolescents risk factors for low back pain in adults? A 25-year prospective cohort study of 640 school children. Spine 1995; 20(21): 2298-302.
[26] Hultman G, Saraste H, Ohlsen H. Anthropometry, spinal canal width, and flexibility of the spine and hamstring muscles in 45-55-year-old men with and without low back pain. J Spinal Disord 1992; 5(3): 245-53.
[27] Jones GT, Macfarlane GJ. Epidemiology of low back pain in children and adolescents. Arch Dis Child 2005; 90(3): 312-6.
[28] Kristjansdottir G, Rhee H. Risk factors of back pain frequency in schoolchildren: a search for explanations to a public health problem. Acta Paediatr 2002; 91(7): 849-54.
[29] Kujala UM, Salminen JJ, Taimela S, et al. Subject characteristics and low back pain in young athletes and nonathletes. Med Sci Sports Exerc 1992; 24(6): 627-32.
[30] Kujala UM, Taimela S, Erkintalo M, et al. Low-back pain in adolescent athletes. Med Sci Sports Exerc 1996; 28(2): 165-70.
[31] Kujala UM, Taimela S, Oksanen A, Salminen JJ. Lumbar mobility and low back pain during adolescence. A longitudinal three-year follow-up study in athletes and controls. Am J Sports Med 1997; 25(3): 363-8.
[32] Kurihara A, Kataoka O. Lumbar disc herniation in children and adolescents. A review of 70 operated cases and their minimum 5-year follow-up studies. Spine 1980; 5(5): 443-51.
[33] Tacdjian M.O. Back pain. Pediatric Orthopaedics: Saunders (W.B.) Co Ltd 1990 330-5
[34] Mackenzie WG, Sampath JS, Kruse RW, Sheir-Neiss GJ. Backpacks in children. Clin Orthop Relat Res 2003(409): 78-84.
[35] Massobrio M. Herniation of the lumbar intervertebral disk in teenagers. Ital J Orthop Traumatol 1991; 17(1): 95-105.
[36] Mierau D, Cassidy JD, Yong-Hing K. Low-back pain and straight leg raising in children and adolescents. Spine 1989; 14(5): 526-8.
[37] Negrini S, Carabalona R. Backpacks on! Schoolchildrens perceptions of load, associations with back pain and factors determining the load. Spine 2002; 27(2): 187-95.
[38] Newcomer K, Sinaki M. Low back pain and its relationship to back strength and physical activity in children. Acta Paediatr 1996; 85(12): 1433-9.
[39] Papagelopoulos PJ, Shaughnessy WJ, Ebersold MJ, et al. Long-term outcome of lumbar discectomy in children and adolescents sixteen years of age or younger. J Bone Joint Surg Am 1998; 80(5): 689-98.
[40] Pizzutillo PD, Hummer CD, 3rd. Nonoperative treatment for painful adolescent spondylolysis or spondylolisthesis. J Pediatr Orthop 1989; 9(5): 538-40.
[41] Russwurm H, Bjerkreim I, Ronglan E. Lumbar intervertebral disc herniation in the young. Acta Orthop Scand 1978; 49(2): 158-63.
[42] Salminen JJ, Maki P, Oksanen A, Pentti J. Spinal mobility and trunk muscle strength in 15-year-old schoolchildren with and without low-back pain. Spine 1992; 17(4): 405-11.
[43] Salminen JJ, Pentti J, Terho P. Low back pain and disability in 14-year-old schoolchildren. Acta Paediatr 1992; 81(12): 1035-9.
[44] Schmidt-Olsen S, Jorgensen U, Kaalund S, Sorensen J. Injuries among young soccer players. Am J Sports Med 1991; 19(3): 273-5.
[45] Sheir-Neiss GI, Kruse RW, Rahman T, et al. The association of backpack use and back pain in adolescents. Spine 2003; 28(9): 922-30.
[46] Sward L, Eriksson B, Peterson L. Anthropometric characteristics, passive hip flexion, and spinal mobility in relation to back pain in athletes. Spine 1990; 15(5): 376-82.
[47] Taimela S, Kujala UM, Salminen JJ, Viljanen T. The prevalence of low back pain among children and adolescents. A nationwide, cohort-based questionnaire survey in Finland. Spine 1997; 22(10): 1132-6.
[48] Tertti MO, Salminen JJ, Paajanen HE, et al. Low-back pain and disk degeneration in children: a case-control MR imaging study. Radiology 1991; 180(2): 503-7.
[49] Troussier B, Davoine P, de Gaudemaris R, et al. Back pain in school children. A study among 1178 pupils. Scand J Rehabil Med 1994; 26(3): 143-6.
[50] Troussier B, Marchou-Lopez S, Pironneau S, et al. Back pain and spinal alignment abnormalities in schoolchildren. Rev Rhum Engl Ed 1999; 66(7-9): 370-80.
[51] Turner PG, Green JH, Galasko CS. Back pain in childhood. Spine 1989; 14(8): 812-4.
[52] Vikat A, Rimpela M, Salminen JJ, et al. Neck or shoulder pain and low back pain in Finnish adolescents. Scand J Public Health 2000; 28(3): 164-73.
[53] Viry P, Creveuil C, Marcelli C. Nonspecific back pain in children. A search for associated factors in 14-year-old schoolchildren. Rev Rhum Engl Ed 1999; 66(7-9): 381-8.
[54] Walker BF. The prevalence of low back pain: a systematic review of the literature from 1966 to 1998. J Spinal Disord 2000; 13(3): 205-17.
[55] Watson KD, Papageorgiou AC, Jones GT, et al. Low back pain in schoolchildren: occurrence and characteristics. Pain 2002; 97(1-2): 87-92.
ΑΓ. ΑΓΓΟΥΛΕΣ , Π. ΠΑΠΑΓΓΕΛΟΠΟΥΛΟΣ. ΠΑΙΔΙΚΗ ΟΣΦΥΑΛΓΙΑ. ΣΤΟ ΒΙΒΛΙΟ: ΟΣΦΥΑΛΓΙΑ-ΔΙΣΚΟΠΑΘΕΙΑ, Δ.Ι., ΓΟΥΛΕΣ, ΑΘΗΝΑ 2017.

 Πως μπορούν να αντιμετωπιστούν χωρίς Φάρμακα οι Πόνοι στη Μέση κατά τη διάρκεια της Εγκυμοσύνης;
Πως μπορούν να αντιμετωπιστούν χωρίς Φάρμακα οι Πόνοι στη Μέση κατά τη διάρκεια της Εγκυμοσύνης;